- Accidente Cerebro Vascular (ACV), Ictus o Apoplejía
- Aneurisma Aorta Abdominal
- Arteriosclerosis
- Enfermedad Arterial Carotídea
- Enfermedad Arterial Periférica (EAP)
- Enfermedad Oclusiva Aorto Ilíaca o Sindrome de Leriche
- Pié Diabético
Accidente Cerebrovascular (ACV)
También conocido como Apoplejía; Hemiplejia; Stroke; Infarto, Trombosis o Derrame Cerebral
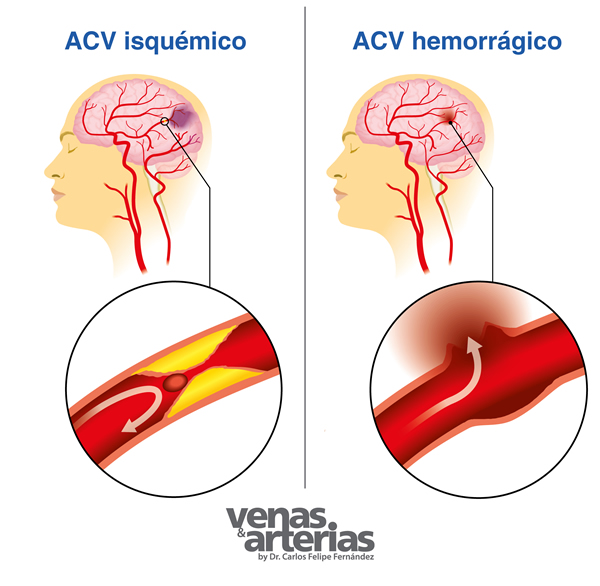
Un ACV se produce cuando deja de llegarle sangre al cerebro, privándolo de oxígeno y nutrientes necesarios para su normal funcionamiento; en consecuencia, las células cerebrales o neuronas ven afectadas su función y vitalidad, de allí que, según la duración e intensidad de ese corte en el suministro de sangre, se produce pérdida de función del cerebro e inclusive su daño permanente que podría conllevar a la muerte del paciente.
El ACV se puede producir por obstrucción de una arteria cerebral, cómo por ejemplo en los casos de estenosis u obstrucción de la arteria carótida, o de embolismo arterial como en las arritmias cardíacas (fibrilación auricular), los llamados ACV isquémicos; o, por la ruptura de un vaso sanguíneo, como en el caso de la ruptura de un aneurisma cerebral , en los ACV hemorrágicos.
¿Quiénes están en riesgo de sufrir un ACV?
Los factores que aumentan el riesgo de sufrir un ACV son los mismos que los de la arteriosclerosis en cualquier otro territorio, como las arterias femorales en las piernas, o las coronarias en el corazón: la hipertensión arterial, el consumo de cigarrillos, el colesterol elevado y la diabetes mellitus.
Otro factor importante es la fibrilación auricular, una arritmia o alteración en el ritmo normal de los latidos del corazón en donde puediesen formarse coágulos cardíacos que podrían ¨dispararse ¨ por la circulación cerebral causando un ACV isquémico.
¿Qué siente una persona con un ACV?
Es importante conocer los síntomas de un ACV, cuanto más precozmente se acuda a un centro hospitalario, mayores son las probabilidades que el tratamiento evite un daño cerebral permanente e incluso la muerte. Las primeras seis horas desde el inicio de los síntomas son vitales, estos pueden incluir:
- Entumecimiento o debilidad repentina de la cara, brazo o pierna (especialmente en un lado del cuerpo).
- Confusión repentina, dificultad para hablar o entender.
- Dificultad repentina para ver con uno o ambos ojos.
- Problemas para caminar, mareos, pérdida de equilibrio o coordinación.
- Dolor de cabeza severo y repentino sin causa conocida.
Estos síntomas pueden durar desde segundos o minutos y resolverse COMPLETAMENTE en menos de 24 horas, y este ¨mini ACV¨ es conocido como Ataque Isquémico Transitorio (AIT).
Visitar a su médico periódicamente es importantísimo, un simple examen de sus pulsaciones, o haciendo un electrocardiograma para detectar una fibrilación auricular; así como diagnosticando y controlando los factores de riesgo de arteriosclerosis, pueden prevenirle un ACV, la prevención es la mejor medicina.

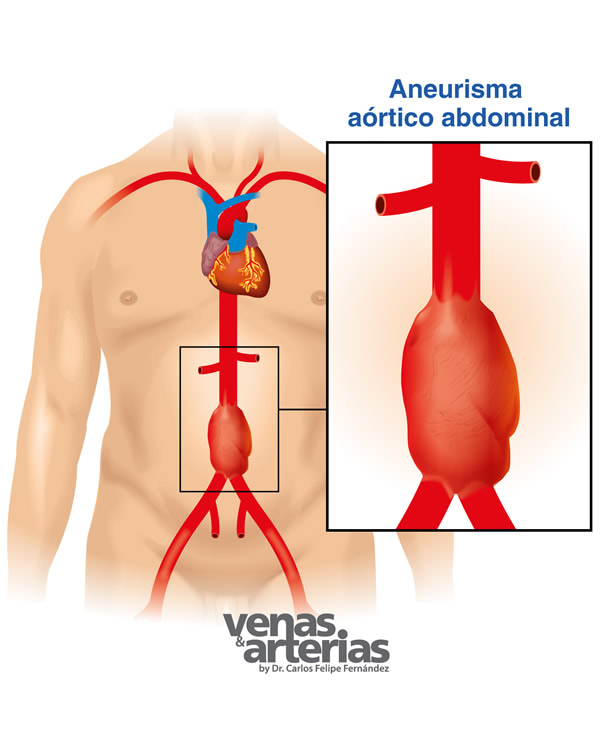
Aneurisma Aorta Abdominal
La AORTA es la arteria más grande e importante de nuestro organismo, nace directamente del corazón, es una ¨tubería¨ de 2 cm de diámetro y baja hacia el abdomen ¨recostada¨ de la columna vertebral dando origen a todas las arterias que nutren las vísceras abdominales (hígado, riñones, intestinos y mas), a la altura del ombligo se divide en dos ramas, las arterias ilíacas derecha e izquierda, que se dirigen hacia la ingle para transformarse en las arterias femorales y llevar la sangre a los miembros inferiores.
Con el paso de los años sus paredes se pueden debilitar y la presión de bombeo de la sangre por el corazón puede hacer que esta área débil protruya hacia afuera, como un globo, dando origen al aneurisma. Si esa dilatación o aneurisma continúa creciendo con el tiempo y sobrepasa los 5 cm de diámetro, el riesgo de romperse es significativo y si consideramos que el caudal de sangre que por allí pasa es de 3.5 a 5 lt por minuto, es muy fácil predecir las potencialmente fatales consecuencias.
Factores genéticos y hereditarios están involucrados en el origen de un aneurisma de aorta abdominal (AAA), la arteriosclerosis y la tensión arterial alta son las condiciones que más daño producen a las paredes de la aorta. Los fumadores, particularmente si son varones y mayores de 65 años, tienen mayor riesgo de esta enfermedad, así como todos aquellos parientes de primer grado de un portador de un AAA.
¿Cómo se puede diagnosticar un aneurisma?
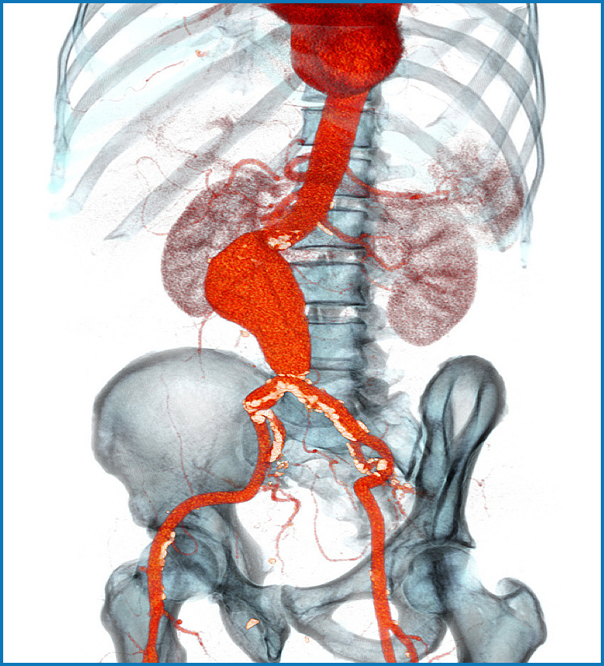
ANGIOTAC de un paciente con AAA
Generalmente los AAA se diagnostican de manera incidental durante la realización de un ultrasonido abdominal, una tomografía o resonancia magnética de abdomen por razones que nada tienen que ver con el aneurisma, por ejemplo, durante el estudio de la próstata o de la vesicular biliar. En otros casos, durante un examen físico de rutina con su médico de cabecera, quien pudiere palpar una masa pulsátil en su abdomen, justo por encima del ombligo.
¿Cuáles son los síntomas de un aneurisma?
Los aneurismas se pueden desarrollar lentamente durante muchos años y no producen ningún tipo de molestia o síntomas. Si crece rápidamente, se rompe o la sangre se filtra dentro de la pared del vaso, los síntomas aparecen súbitamente, e incluyen:
- Dolor muy intenso de aparición repentina en el abdomen o la espalda, persistente, que puede irradiarse hasta la ingle, los glúteos o las piernas.
- Desmayo.
- Sudoración fría.
- Vértigo.
- Nauseas y vómitos.
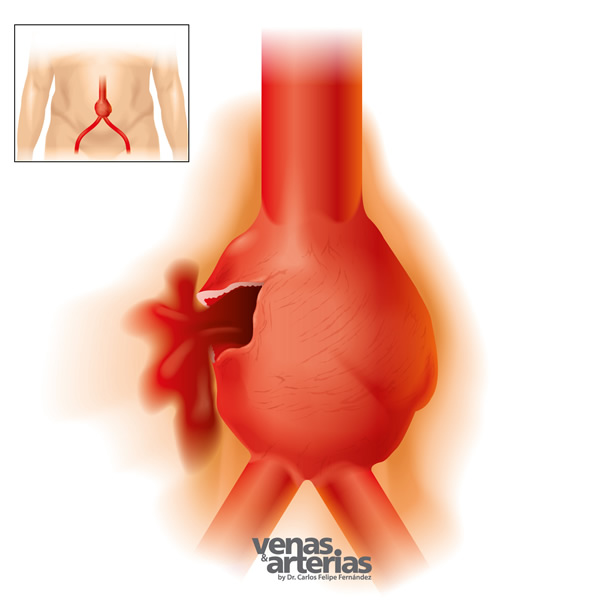
Si se sospecha la ruptura de un AAA acuda de inmediato a la Sala de EMERGENCIAS más cercana,
más del 80% de los pacientes con ruptura de aneurisma NO SOBREVIVEN el evento, el único chance es la cirugía de urgencia; y, mientras más tiempo, más riesgo.
Un examen sencillo, indoloro, rápido y barato podría salvarle la vida
Es mucho más sencillo operar a un AAA de manera programada o en forma electiva ANTES que se rompa, además las complicaciones post operatorios y el riesgo de muerte son mucho menores en comparación a la cirugía de emergencia en el caso de una ruptura, de allí la importancia de realizar un ultrasonido abdominal
en la población en riesgo para la detección precoz de un aneurisma aórtico, si su diámetro máximo es igual o mayor a 5.5 centímetros, debe considerarse su reparación antes que ocurra una ruptura, potencialmente fatal.
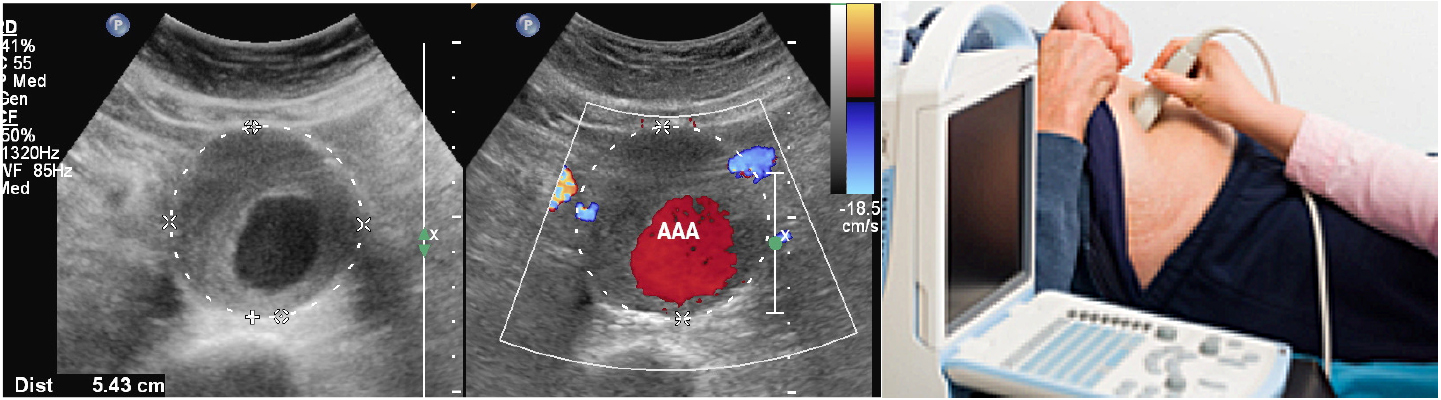
El ultrasonido abdominal es un examen sencillo, barato, rápido y totalmente indoloro que permite detectar un aneurisma aórtico abdominal en pocos minutos, de allí la importancia de las campañas educativas que buscan concientizar tanto a la población médica como al público en general, en la necesidad de su realización, particularmente en fumadores mayores de 65 años con historia de problemas cardíacos, hipertensión arterial y en todos los parientes de primer grado de un paciente con AAA. Recordemos que la mejor medicina es la prevención y el 80% de los casos de ruptura de un aneurisma no sobreviven el evento, de allí la importancia de su detección precoz.
¿Qué es la arteriosclerosis?
Es una enfermedad de las arterias producida por la acumulación de las grasas o lípidos sanguíneos -colesterol y triglicéridos- en el interior de sus paredes, produciéndose un estrechamiento de la luz del vaso y por consiguiente una disminución del flujo de sangre a su través.
La acumulación de grasa en las paredes de las arterias estimula el depósito de células inflamatorias de la sangre (leucocitos), dando lugar a una lesión ateromatosa o placa. En afecciones graves, estas placas pueden romperse y desprenderse un fragmento, el cual puede llegar a obstruir la arteria por completo y ocasionar una falta permanente de flujo sanguíneo, dando lugar a la muerte del tejido: necrosis o infarto tisular.
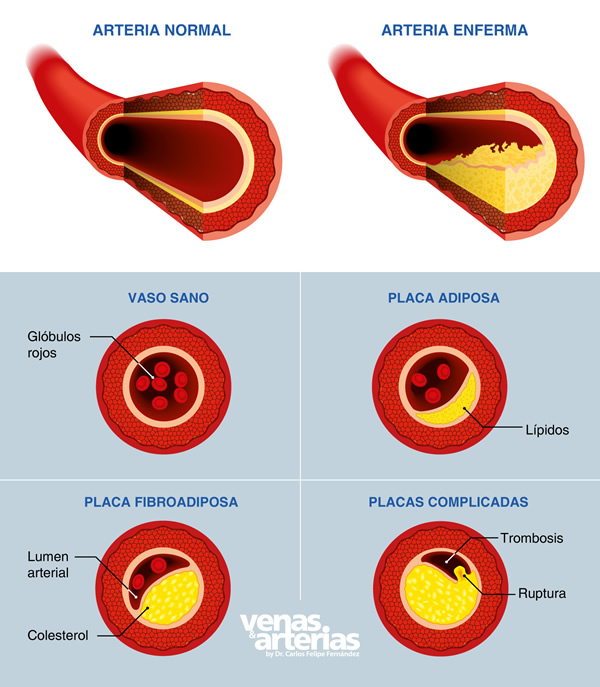
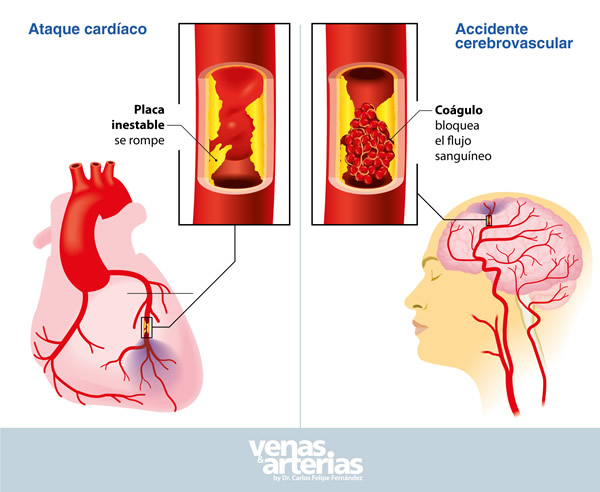
La arteriosclerosis afecta sin distingo a todas las arterias del cuerpo, complicando el paso de la sangre a diferentes órganos como el corazón, lo que puede ocasionar enfermedades como angina de pecho (dolor en el pecho al esfuerzo) o un ataque cardíaco (infarto del miocardio, muerte súbita ); el cerebro, ocasionando un accidente cerebrovascular (ACV, apoplejía, ictus, ¨hemiplejia¨); o a los miembros inferiores dando origen a la enfermedad arterial periférica que en los casos más severos podría conllevar a una gangrena o necrosis extensa del pie.
¿Quiénes están en riesgo de sufrirla?
La arteriosclerosis se va desarrollando lentamente a lo largo de los años, silenciosamente, en general, se puede empezar a manifestar clínicamente en personas mayores de 45 años, siendo más común en hombres, particularmente si están presentes los siguientes factores de riesgo:
- Alto nivel de colesterol en la sangre, generalmente producto de una alimentación inadecuada con exceso de grasas saturadas
- Exceso de triglicéridos sanguíneos, resultante de una dieta de alto contenido calórico
- Hipertensión arterial: la presión arterial alta, por encima de los 140 milímetros de mercurio de presión máxima y 90 mm Hg de presión mínima, que son los límites de la normalidad, daña las paredes de las arterias y favorece que se depositen el cholesterol y triglicéridos en su interior
- Obesidad y acumulación de grasa en la cintura abdominal
- Diabetes
- Consumo de cigarro o Tabaco
Gran parte de estos factores están vinculados a la mala alimentación y a la falta de actividad física por parte de los pacientes, por consiguiente, la mejor manera de combatir esta enfermedad es con la PREVENCIÓN, modificando hábitos y conductas, justamente, controlando los factores de riesgo antes mencionados.

La PREVENCIÓN es el mejor tratamiento
Lo recomendable es llevar una dieta baja en grasas saturadas y rica en vegetales. Controlar el consumo de alcohol, alimentos grasos y los niveles de azúcar. Evitar el uso del cigarillo, moderar el consume de alcohol y mantener una rutina de ejercicios aeróbicos o cardiovasculares varias veces por semana que ayude a quemar calorías, aumentar el ritmo cardíaco y mantener el flujo sanguíneo a un ritmo saludable.
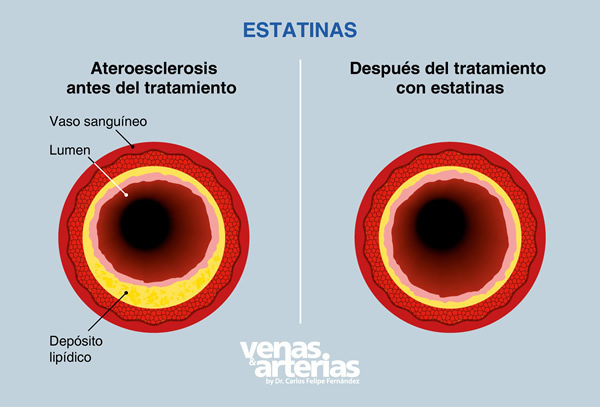
Las lesiones arteriales causadas por la Arteriosclerosis no se curan ni desaparecen, aunque existen medicamentos específicos que frenan su desarrollo y progresión. Medicamentos como las estatinas y los fibratos son capaces de reducir el cúmulo de colesterol y triglicéridos en la sangre, y por ende disminuyen los niveles de placa que obstruyen las arterias y dificultan el flujo sanguíneo, que provoca infartos, ACV´s o una Enfermedad Arterial Periférica en los miembros inferiores.
Nuestra recomendación siempre será que consultes a un cirujano vascular para que pueda realizar el diagnóstico correcto y sugerirte los cambios de hábitos ideales para mantenerte sano y evitar padecer cualquier enfermedad vascular.

Enfermedad Arterial Carotídea (EAC)
Las arterias carótidas son dos vasos sanguíneos importantes que transportan la sangre desde el corazón hasta el cerebro, van a lo largo del cuello, una derecha y otra izquierda. Una carótida sana tiene una superficie interior lisa, libre de obstrucciones, permitiendo a la sangre circular libremente hacia el cerebro, aportando el oxígeno y los nutrientes que requiere.
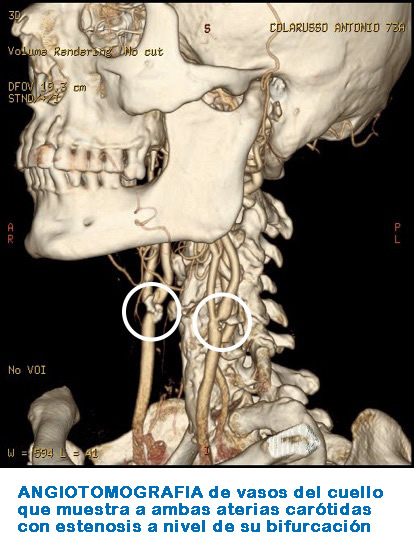
En la medida en que envejecemos, sus paredes se van endureciendo y se forman placas o acúmulos de grasa y calcio, proceso conocido como arteriosclerosis, el cual puede verse acelerado por el consumo de cigarrillos y otros factores como la hipertensión arterial, el colesterol alto y la diabetes.

¿Cómo se forma la EAC?
La Enfermedad Arterial Carotídea resulta de la estrechez u obstrucción producida por las placas arterioescleróticas en el interior de estas arterias. Representa un riesgo de Accidente Cerebro Vascular (ACV) producto de la ruptura de la placa arterioseclerótica y la migración, arrastre o embolización de esos pequeños fragmentos de placa y coágulos. Estos fragmentos son llevados por la corriente circulatoria hacia arterias cada vez mas pequeñas hasta quedar ¨atascados ¨ en su interior, obstruyendo totalmente el flujo sanguíneo de una parte del cerebro, que al verse privado de oxígeno y nutrientes se infarta o ¨muere¨, con la consiguiente pérdida de la función de la cual era responsable.
En las etapas iniciales de la EAC es común que el paciente no experimente ningún síntoma y un ACV sea la primera manifestación; sin embargo, pueden ocurrir algunas señales de alarma, los llamados Ataques Isquémicos Transitorios (AIT) con una duración de minutos a horas y deben ser tratados como una emergencia médica para evitar un daño cerebral mayor e incluso la muerte.
Los síntomas de un ACV o un AIT pueden incluir:
- Debilidad o adormecimiento de un lado del cuerpo.
- Imposibilidad de mover la mitad derecha o izquierda del cuerpo.
- Pérdida de la visión de uno o ambos ojos.
- Imposibilidad de hablar claramente.
- Dificultad al hablar o comprender lo que otros dicen.
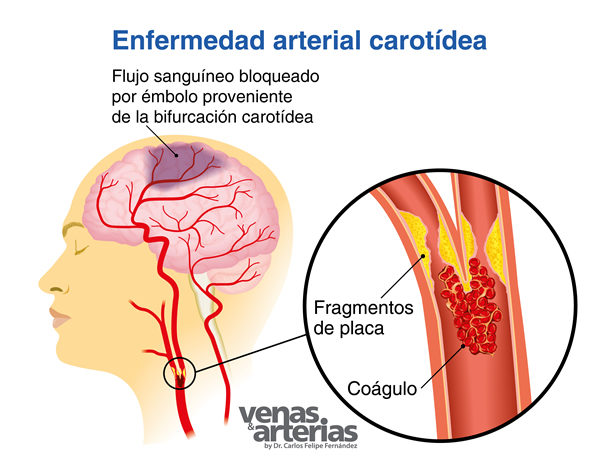
Diagnóstico y tratamiento
El diagnóstico de la EAC puede ser confirmado mediante la realización de un Ecosonograma Doppler del cuello, que también establecerá la severidad de la obstrucción o estenosis de la arteria carótida. En algunos casos se complementa con una arteriografía convencional o con una angiotomografía de vasos del cuello.
El tratamiento varía según la severidad de la obstrucción. El control de los factores de riesgo de arteriosclerosis es siempre fundamental y algunos pacientes pueden necesitar cirugía para remoción de la placa arterioesclerótica, procedimiento conocido como ENDARTERECTOMIA CAROTIDEA, y menos frecuentemente una ANGIOPLASTIA con liberación de STENT.
Algunos pacientes con EAC pueden beneficiarse de la cirugía aún no teniendo ningún síntoma neurológico, dependiendo de la severidad de la obstrucción y de su expectativa de vida.
Enfermedad Arterial Periférica
La Enfermedad Arterial Periférica (EAP) pudiera entenderse como la ¨angina¨ ó el `infarto´que sufren los miembros inferiores a nivel de las piernas o los dedos de los piés, debido a la arteriosclerosis u obstrucción de las arterias que los nutren.
¿Quién puede sufrirlo?
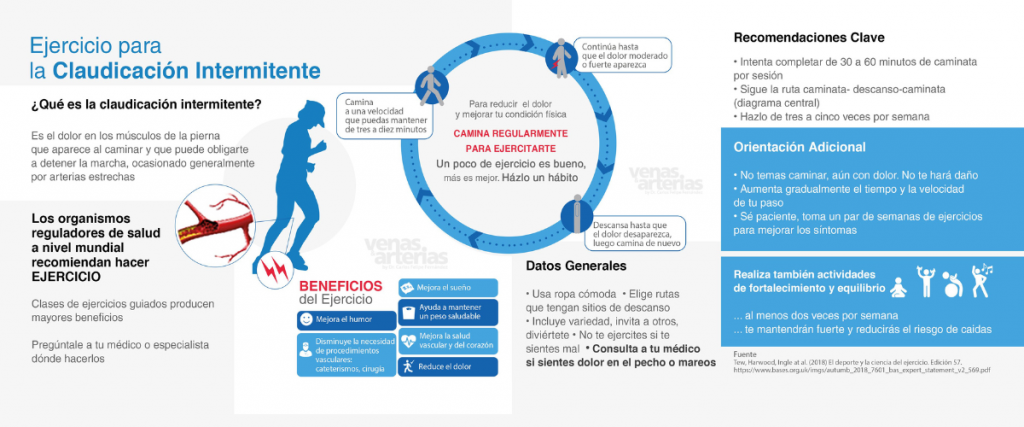
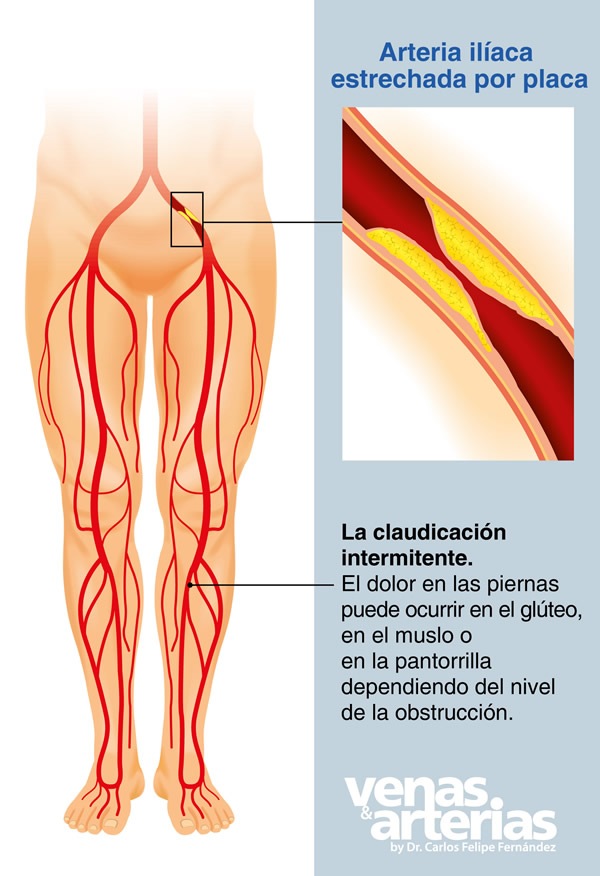
El paciente clásico con EAP es un varón hipertenso mayor de 50 años, fumador de larga data, con colesterol elevado y en ocasiones diabetes, que visita nuestra consulta por dolor en la pierna al caminar determinada distancia y que desaparece al detener la marcha, síntoma conocido como claudicación intermitente.
Si la obstrucción del flujo sanguíneo a través de las arterias de las piernas es lo suficientemente grave y prolongada en el tiempo, puede causar el ¨infarto ¨o la muerte de los tejidos, lo que conocemos como necrosis o gangrena de los dedos de los pies, que de no ser tratada oportunamente por un cirujano vascular, puede terminar en la amputación de la pierna.
Lo preocupante de esta condición es que en muchos de los casos los pacientes pueden no presentar síntomas hasta tener un nivel de obstrucción arterial bastante significativo, por lo que es importante que las personas que tengan varios de los factores de riesgo acudan regularmente a un cirujano vascular para que examine sus pulsaciones en el pié y realice los estudios médicos pertinentes, muy importante, la medición de la tensión arterial en el tobillo, que comparada con la tensión arterial del brazo debería ser la misma, dicha razón se conoce como Indice Tobillo/Brazo, que en los casos de EAP es inferior a 1.
Síntomas
Aunque algunos pacientes no presenten síntomas o anomalías que le adviertan de la posibilidad de sufrir una Enfermedad Arterial Periférica, existen otros casos de personas que sí presentan síntomas cuando comienzan a sufrir de la obstrucción de sus arterias. Entre ellas destacan:
- Dolor, entumecimiento, molestia o pesadez en los músculos de las piernas, más común en la pantorrilla, aparece al caminar o subir escaleras y se alivia al detener la marcha. Este fenómeno se conoce como Claudicación intermitente y se origina por el flujo insuficiente de sangre a los músculos de las piernas, no les llega suficiente ¨gasolina¨ en situaciones de aumento de consumo, como al caminar y hacen claudicar la marcha
- Heridas o llagas en los dedos de los pies, pies o piernas que tardan en sanar, no sanan o sanan mal
- Color pálido o azulado de la piel, particularmente los dedos de los piés
- Temperatura más baja en una de las piernas comparada a la otra
- Poco crecimiento de las uñas de los pies o del pelo en las piernas
- Disfunción eréctil, especialmente en hombres diabéticos
Factores de Riesgo
Ahora bien, ¿Por qué una persona puede sufrir este tipo de afección? Los principales factores de riesgo son:
- La edad (Aumenta el riesgo a los 50 años)
- Consumo de cigarrillo o tabaco
- Obesidad
- Vida sedentaria (Poco ejercicio cardiovascular)
- Hipertensión (Tensión por encima de los 140 milímetros de mercurio mmHg de presión máxima, y 90 milímetros de mercurio mmHg de presión mínima)
- Altos niveles de colesterol y triglicéridos en la sangre
- Diabetes.
Las personas que sufren de EAP también tienen un alto riesgo de padecer un infarto del miocardio o un accidente cerebrovascular. No olvidemos que las tres enfermedades tienen un origen común, la Arteriosclerosis, que afecta sin distingo a todas las arterias del organismo.

Tratamiento
El mejor tratamiento para atacar esta enfermedad es la PREVENCION, reduciendo al máximo los factores de riesgos antes mencionados:
- Si fumas, abandona el hábito.
- Si eres hipertenso, optimiza el control de tu tensión arterial
- Si tienes diabetes, mantén bajo control la azúcar en tu sangre.
- Haz actividad física con regularidad. Una sesión de ejercicio cardiovasculares de 45 minutos varias veces a la semana será de gran ayuda, pudiendo mejorar significativamente la distancia al claudicar
- Consume alimentos bajos en grasas saturadas y mantén una dieta saludable que te ayude a bajar de peso y mejorar tu colesterol
- Consulta con tu médico la necesidad de tomar fármacos que ayuden a controlar tus niveles de colesterol como la atorvastatina, o complementos de Omg-3, así como los que pueden hacer mejorar la claudicación como el cilostazol
- Una aspirina infantil al día disminuirá significativamente el riesgo de sufrir un infarto o un ACV en pacientes con EAP


Nuestra recomendación siempre será que consultes a un cirujano vascular para que pueda realizar el diagnóstico correcto y sugerirte los cambios de hábitos ideales para mantenerte sano y evitar padecer cualquier enfermedad vascular, así como indicar las medicinas adecuadas y la necesidad de realizar estudios de imagines de la circulación de tus piernas.
En los casos en los que el dolor al caminar sea incapacitante, interfiriendo significativamente en las actividades ordinarias del paciente, o de persistir incluso el dolor en estado de reposo, o sí ya hay necrosis o gangrena en el pie, es de vital importancia la consulta con el cirujano vascular, quien indicará los estudios angiográficos necesarios para evaluar la circulación de las piernas y decidir cuál es la mejor forma de mejorarla para acabar con el dolor y/o prevenir la amputación, esa revascularización pudiere realizarse percutáneamente con balones, técnica conocida como Angioplastia y/o quirúrgicamente realizando un Puente o ¨By pass¨.
Enfermedad Oclusiva Aorto Ilíaca o Sindrome de Leriche
La Enfermedad Oclusiva Aortoilíaca (EOAO) es el bloqueo de la aorta abdominal, el principal vaso sanguíneo de tu cuerpo y o de las arterias ilíacas.
Estas arterias son las dos ramas en la que se divide la aorta, generalmente a la altura del ombligo y bien profundo en el abdomen, para transporter la sangre a las piernas y los órganos de la pelvis.
Afecta al 12 a 20% de la población mayor de 65 años y representa una forma de arteriosclerosis o Enfermedad Arterial Periférica. El síntoma más común es el dolor al caminar o claudicación intermitente, que el paciente lo refiere como un dolor en las nalgas y muslos, más intenso al caminar cuesta arriba. En la medida en que la enfermedad progresa la claudicación aparece a muy cortas distancias, pudiendo aparecer dolor en reposo a nivel de pies y dedos e inclusive gangrena.
Debido al compromiso de la circulación pélvica, los hombres afectos pueden experimentar impotencia o disfunción eréctil. La EOAI también es conocida como Síndrome de Leriche y se refiere al paciente masculino clásico que se queja de claudicación intermitente, impotencia o disfunción eréctil y que al examen de sus piernas no se palpan las pulsaciones, reflejando el bloqueo de la aorta e ilíacas. René Leriche, un cirujano francés, en 1940 y por vez primera, correlacionó los síntomas con los hallazgos anatómicos en un paciente de 30 años.
El diagnóstico es fácilmente realizado interrogando al paciente, escuchando sus síntomas, evidenciando la ausencia de pulsaciones en los miembros inferiores y complementado con un Índice Tobillo-Brazo y un estudio de imágenes como una angiografía convencional, una ANGIOTAC o una ANGIORM.
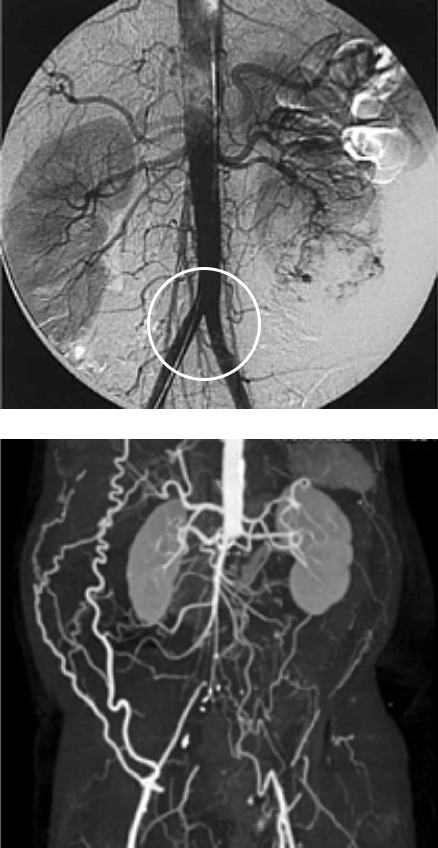
Arriba, Aortograma normal, nótese una aorta sana dividiéndose en arterias ilíacas (círculo), abajo, ANGIOTAC de paciente con Síindrome de Leriche, oclusión total de la aorta y ambas ilíacas
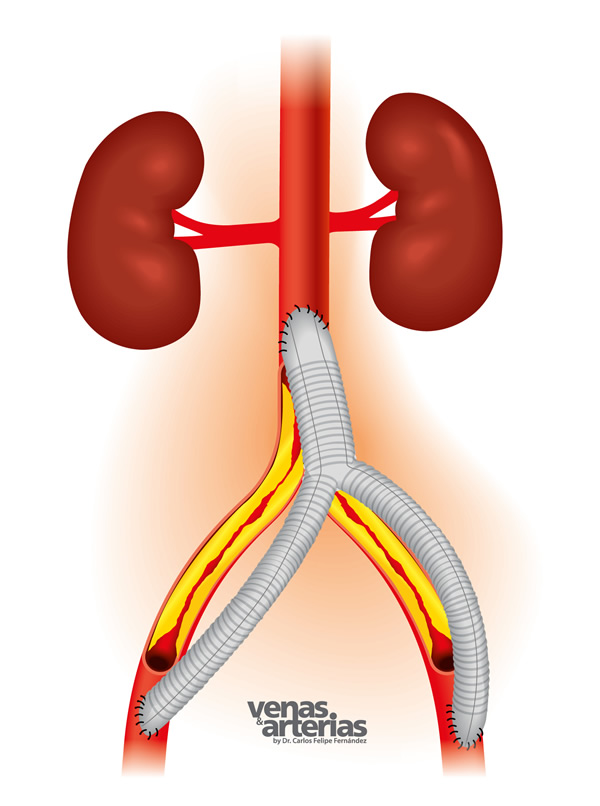
Ilustración mostrando oclusión casi total de la aorta y ambas ilíacas con un injerto o puente aortobifemoral.
Durante la angiografía, además de corroborar el dignóstico, es posible tratar la enfermedad mediante la colocación de un stent en la aorta y/o arterias ilíacas. La modificación de los factores de riesgo para arteriosclerosis es de vital importancia en estos pacientes, imprescindible abandonar el cigarillo, controlar la hipertensión, el colesterol y la diábetes mellitus, así como, caminar en forma regular.
Cuando la cirugía es necesaria; generalmente, en casos con síntomas muy acentuados o incapacitantes, dolor en reposo o gangrena de los pies, el procedimiento más comúnmente practicado es un bypass o puente aorto bifemoral, utilizando un tubo bifurcado de tela (dacrón) o prótesis en ¨pantalón, como vemos en las imágenes a la izquierda.
En ese caso, la sangre es llevada a ambas extremidades inferiores desde la aorta sana, proximal al bloqueo, hasta ambas arterias femorales, expuestas a nivel de la ingle.
En caso que la aorta abdominal esté muy obstruída a lo largo de su recorrido por el abdomen, o en un paciente de edad avanzada o muy enfermo o con un abdomen de difícil abordaje (multiples cirugías previas), es posible comenzar el bypass en la arteria axilar, justo por debajo de la clavícula; y de allí, llevar la sangre a ambas regiones inguinales en un puente o bypass axilobifemoral, utilizando igualmente una prótesis artificial o tubo de teflón reforzado, tunelizado por debajo de la piel.
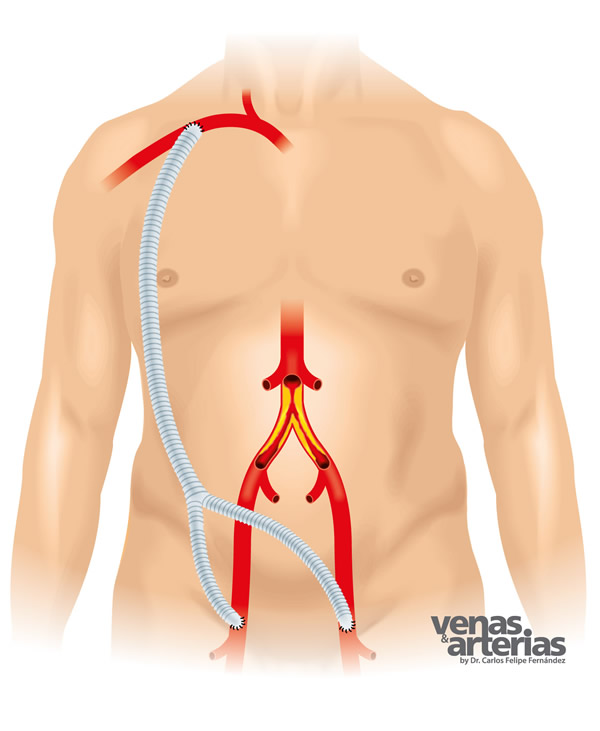
Representación esquemática de un injerto o puente axilobifemoral, que permite llevar sangre a ambas
extremidades desde la arteria axilar.
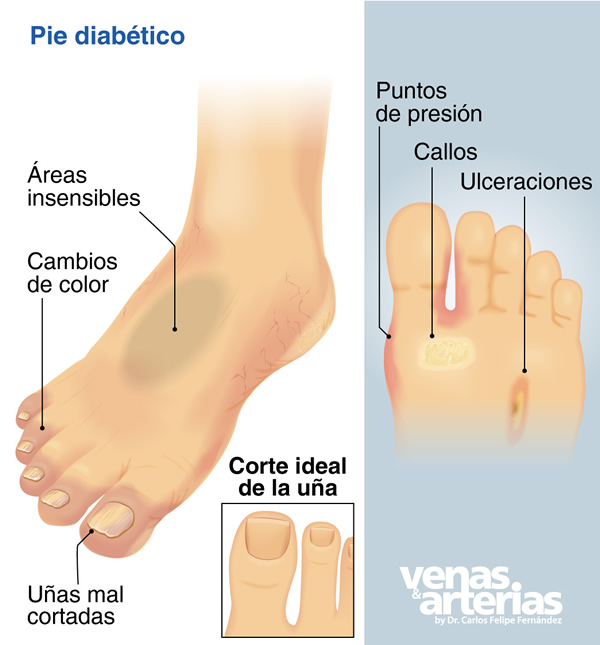
Pie Diabético
Dentro de las complicaciones que surgen de la diabetes una de las más comunes es la conocida como el Pie Diabético, el cual puede ocasionar muchos problemas de salud a los pacientes, e incluso, la posibilidad de una gangrena o amputación de la pierna.
Con el tiempo, los altos niveles de azúcar en la sangre pueden dañar los nervios y/o vasos sanguíneos de las extremidades inferiores, lo que afecta negativamente la sensibilidad, fundamentalmente de pies y piernas, y acelera la arteriosclerosis disminuyendo el flujo sanguíneo arterial.
Estas alteraciones facilitan que un mínimo traumatismo o herida provoque úlceras de difícil cicatrización, que pueden originar infecciones graves y dolores que, de no ser tratados a tiempo, pueden causar una necrosis o gangrena importante que requieran la amputación de la pierna.
Se estima que el 15% de los pacientes con diabetes presentan en algún momento de su vida lesiones compatibles con un pie diabético, mientras que 80% de los que sufren esta afección presentan alteración de la sensibilidad, y estos son los más proclives a desarrollar úlceras.

¿Qué causa el Pie Diabético?
Los factores más importantes para el desarrollo de esta condición son:
- El mal control de la diabetes que produce la neuropatía y acelera la arteriosclerosis.
- La neuropatía periférica, literalmente, un paciente diabético con esta complicación puede caminar con un cuerpo extraño dentro del zapato y NO lo siente, con el riesgo de producir una úlcera de difícil cicatrización.
- Las deformidades del pie (artropatía de Charcot) que favorecen que hasta el roce del calzado en ese pié con sensibilidad disminuida produzca una úlcera y potencialmente una gangrena.
- La arteriopatía, que es el endurecimiento de las arterias por la acumulación interna de la placa de colesterol producida por la arteriosclerosis y que complica o hace imposible la cicatrización de una úlcera.
- El consumo de tabaco o cigarro.
Primeros síntomas del Pie Diabético
Los primeros signos que deben alertar sobre el inicio de un pie diabético son el enrojecimiento de algunas zonas del pie, el aumento de su temperatura, zonas callosas que no mejoran, y que finalmente se ulceran.
Estas lesiones iniciales pueden progresar hasta llegar a una úlcera profunda y alcanzar el hueso provocando una infección (osteomielitis), y finalmente en situaciones muy avanzadas una gangrena del pie.
Con un buen seguimiento y control médico previo estas lesiones se pueden evitar. Los pacientes diabéticos deben ser examinados con periodicidad por un médico especialista, y deben ser educados para una correcta higiene y cuidado de sus pies.
¿Cómo evitar el Pie Diabético?
El control estricto de los niveles de azúcar en la sangre y del resto de factores de riesgo de arteriosclerosis, mencionados anteriormente, disminuyen notablemente la incidencia de estas complicaciones.
Además, el paciente diabético debe tomar una serie de precauciones para el buen cuidado de sus extremidades y prevenir golpes o traumatismos que pueden provocar úlceras. Recomendaciones para el cuidado de sus pies:
- Tener cuidado al momento de cortar las uñas. De ser necesario acuda a un podiatra.
- No caminar descalzo. Vista medias y zapatos cómodos en todo momento.
- Comprobar la temperatura del agua antes de sumergir los pies, recuerde que por la neuropatía puede tener alterada la sensibilidad y sentir tibia el agua caliente, mejor aún, evite ¨remojar¨ sus pies.
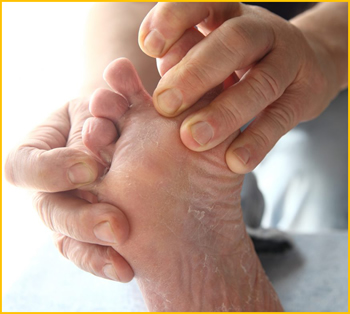
- Utilizar cremas hidratantes para mantener la piel húmeda y suave, la piel reseca favorece las infecciones.
- Revisar y lavar sus pies todos los días para evitar infecciones.
- Limar los callos y callosidades suavemente sin provocar roturas.
- Realizar un constante diagnóstico del estado de los pies con sus manos y si su visión está disminuida, solicitar a algún miembro de la familia lo haga por usted.
- Proteger sus pies del frío y del calor.
Del mismo modo, el paciente debe visitar a su médico con frecuencia para evaluar la sensibilidad de las piernas a través de las técnicas necesarias para detectar los primeros signos de neuropatía (prueba superficial y a la vibración, con microfilamento y diapasón, respectivamente), y realizar el índice tobillo/brazo para valorar la arteriopatía. En todo momento se debe mantener una vigilancia estrecha de heridas aparentemente inofensivas, pero que pueden evolucionar a serias complicaciones.
Cuando se detecten lesiones como callosidades o deformaciones se indicarán antibióticos y una eliminación cuidadosa de la piel infectada o necrótica mediante curas diarias en su centro de salud, o curas más complejas que precisan de un especialista como el cirujano vascular.